Étude CHAP : faut-il traiter l’hypertension légère à modérée de la femme enceinte ? Les approches pour l'hypertension légère à modérée suscitent des débats et des recommandations parfois discordantes.
Contexte
L’hypertension artérielle chronique de la femme enceinte est un problème de santé public majeur qui concerne > 2 % des grossesses aux Etats-Unis L’obésité, l’âge et l’ethnie semblent en être 3 facteurs de risque majeurs.
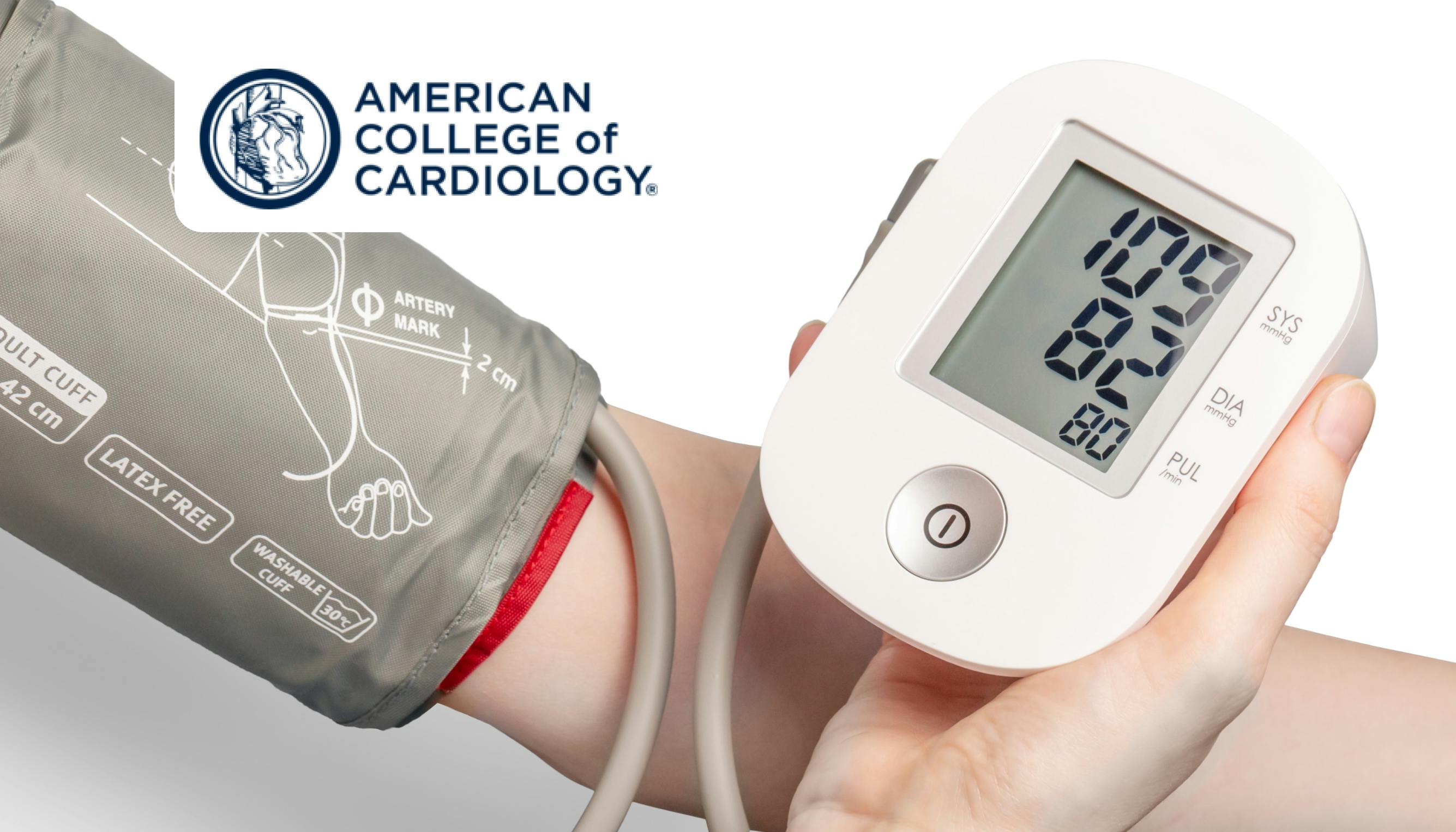
Chez la femme enceinte, l’hypertension est considérée comme légère à modérée si elle ne dépasse pas 160 mmHg de PAS et 110 mmHg de PAD. Si en cas d’HTA sévère de la femme enceinte (PAS > 160 mmHg, PAD > 110 mmHg), il est formellement démontré qu’il y a un bénéfice à traiter cette hypertension artérielle ; en cas d’HTA légère à modérée l’indication n’est pas formellement arrêté, et il est souvent d’usage de respecter la poussée tensionnelle afin de limiter l’hypoperfusion fœtale. Toutefois, cette pratique ne repose sur aucun niveau de preuve solides. Ainsi, ce sujet fait l’objet de controverses importantes et les recommandations peuvent être parfois discordantes en ce sens.
Méthodologie
Le design de cette étude est un essai prospectif contrôlé randomisé en ouvert pour dans lequel 2 408 femmes atteintes d’hypertension chronique légère à modérée et avant 23 semaines d’aménorrhée ont été inclus. Le recrutement s’est déroulé de manière multicentrique sur 61 sites entre 2015 et 2021. Après randomisation, 1208 sont entrées dans le bras traitement anti-hypertenseur avec un objectif tensionnel < 140 / 90 mmHg et 1200 autres femmes n’ont reçu aucun traitement tant que la PA ne dépassait pas 160/105mmHg. Il n’y avait pas d’obligation en ce qui concerne le choix de la molécule utilisé mais des conseils généraux ont été délivrés aux centres investigateurs en particulier avec des préconisations sur l’usage de la nifédipine et du labétalol. Le critère de jugement utilisé était un composite comprenant prééclampsie ou accouchement prématurée de moins de 35 semaines ou décollement placentaire ou mort fœtale in utéro ou mort néonatale.
Résultats
Les résultats principaux montrent un bénéfice en faveur du groupe traitement vs le groupe contrôle avec une survenue moindre du critère de jugement principal chez les femmes traitées (30,2 %° vs les femmes non traitées (37%).
L’analyse individuelle des différents composants du composite retrouve une diminution considérable du risque de prééclampsie (RR = 0,8) et d’accouchement prématuré avant 35 semaines (RR = 0,8). En revanche, elle n’a pas pu démontrer de différence significative en ce qui concerne la mortalité fœtale ou néonatale, et le taux de décollement placentaire. En ce qui concerne les autres critères de jugement secondaire, il n’a pas été montré de différence en ce qui concerne les petits poids pour l’âge gestationnel ( <10èmepercentile).
Discussion
Les résultats indiquent qu’il n’y a pas eu plus de complications maternelles ou néonatales graves alors même qu’une stratégie visant à cibler une pression artérielle inférieure à 140/90 mm Hg était associée à de meilleurs résultats de grossesse qu’une stratégie consistant à réserver le traitement uniquement à l’hypertension artérielle sévère ». Cette étude marque donc un tournant majeur puisqu’elle rompt avec des années de doutes concernant l’indication ou non à un traitement antihypertenseur avec un objectif tensionnel utilisé
Chez les femmes enceintes souffrant d’hypertension chronique légère, une stratégie consistant à cibler une pression artérielle inférieure à 140/90 mm Hg a été associée à de meilleurs résultats de la grossesse qu’une stratégie consistant à réserver le traitement uniquement pour l’hypertension sévère, sans augmentation du risque de poids de naissance petit pour l’âge gestationnel.
Le caractère ouvert de cette étude en fait une des limites même si celle-ci se veut une étude en vie réelle, avec une liberté thérapeutique permise au praticien.
Conclusion
La stratégie qui consiste à traiter l’hypertension modérée de la femme enceinte a montré sa supériorité comparativement à une stratégie de respect de la poussée tensionnelle sur un critère clinique tant sur la mère que sur le fœtus avec les médicaments autorisés chez la femme enceinte.
Article réalisé par Nabil Bouali – DES Médecine Cardiovasculaire CHU Poitiers