Retrouvez les derniers résultats présentés pendant le congrès de la Société Française d'Hématologie 2023 par le Pr Bertrand Arnulf sur les CAR T CELLS et les bispécifiques dans le myélome multiple.
SFH 2023 : actualités sur le myélome multiple




L’ère des CAR T CELLS dans le myélome multiple est ouverte
Le Pr Bertrand Arnulf a présenté les résultats de KarMMa-3, une étude de phase III évaluant les CAR T Cells anti-BCMA autologue (Ide-cel) versus un traitement de référence de la rechute dans le myélome multiple ayant reçu de 2 à 4 lignes de traitement et réfractaire à la dernière ligne. Trois cent quatre-vingt-six patients ont été inclus avec une randomisation 2:1 en faveur du bras Ide-cel. La majorité des patients du bras Ide-cel (2 mois de production en médiane) ont pu être injecté avec un traitement en bridge pour la majorité. Le taux de réponse globale (réponse partielle ou mieux) était significativement meilleur dans le bras Ide-cel (OR 3,5, p< 0,0001). La survie sans progression (SSP) médiane était de 13 mois dans le bras Ide-cel contre 4,4 mois dans le bras standard (p<0,001).
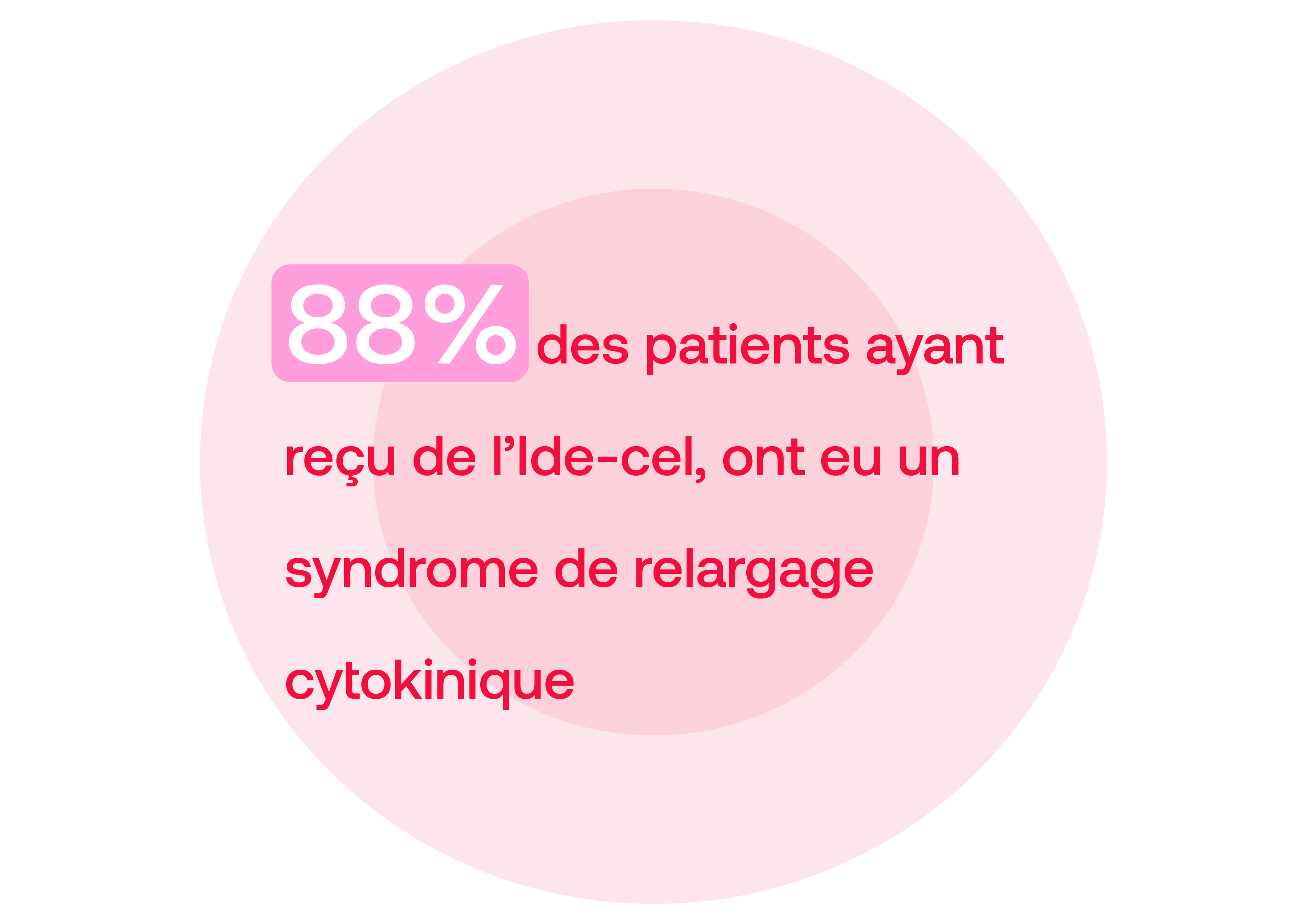
Quatre-vingt-huit pourcent des patients ayant reçu de l’Ide-cel, ont eu un syndrome de relargage cytokinique dont 5% étaient de grade 3 ou plus. La neurotoxicité est survenue chez 15% des patients du bras Ide-cel avec seulement 3% de grade 3 ou plus. C’est le premier essai de phase III positif de CAR T Cells dans le myélome multiple en rechute et cela ouvre la voie à une utilisation plus large. De même, le registre DESCAR-T a confirmé les résultats ci-dessus en vie réelle, notamment concernant la durée de production, la SSP médiane (évalué approximativement à 1 an) et la toxicité.
Ce registre de vie réelle comportait 26% de patients non éligibles à KarMMa-3 et il a permis d’identifier des facteurs de mauvais pronostic : les atteintes extra-médullaires, osseuses et para-osseuses. Une TEP-TDM en pré CAR T Cells pourrait identifier ces patients afin de leur proposer des stratégies complémentaires (modification de la cible thérapeutique, co-prescription, …).
Les bispécifiques se développent dans le myélome multiple : efficacité et toxicité à connaître
Le Pr Bertrand Arnulf a rapporté les résultats de la cohorte A (patients non exposés antérieurement à une thérapie ciblant le BCMA) de l’essai MAGNESTIMM-3 et testant un anticorps bispécifique anti-BCMA et anti-CD3, l’Elranatamab, dans le myélome multiples multi-traité. Parmi les 123 patients inclus, la médiane d’âge était de 68 ans. Le taux de réponse globale était de 61% dont 27% de réponse complète, néanmoins les maladies extra-médullaires avaient un taux de réponse diminué. Avec un suivi médian de 10 mois, la SSP à 1 an était de 59%. Les principaux effets secondaires étaient les cytopénies avec 66% de complications infectieuses (dont 25% d’infection COVID) et 75% d’hypogammaglobulinémie (< 4 g/L). Le syndrome de relargage cytokinique et la neurotoxicité étaient de 56% et 3% respectivement sans grade 3 ou plus. Cette étude est prometteuse mais soulève 2 axes d’amélioration : la prise en charge des formes extra-médullaires et les complications infectieuses.

Le Dr Stéphanie Harel a présenté une synthèse des complications infectieuses survenant au cours des traitements par anticorps bispécifiques dans le myélome. Il est bien connu que dans le myélome multiple multi-traité, les complications infectieuses sont fréquentes : multiplié par 7 pour les infections bactériennes et par 10 pour les virus. Néanmoins, l’emploi des prophylaxies et des traitements infectieux permettent une issue favorable dans la majorité des cas (2% de décès d’origine infectieuse dans les essais du daratumumab par exemple).
Les premiers résultats des anticorps bispécifiques ont décrit des décès infectieux (majoritairement lié au COVID) mais n’ont pas été associé à la molécule en test initialement. Toutefois, lors d’une méta-analyse de ces essais sur plus de 1000 patients, le taux d’infection de grade 3 à 5 était de 25% et un quart des décès étaient d’origine infectieuse. Ce sont majoritairement des infections bactériennes et virales concomitante à l’hypogammaglobulinémie sévère mais également des infections opportunistes lié à l’exhaustion des lymphocytes T (8% de CMV, 4% de pneumocystose, un cas de LEMP). Ainsi, la prophylaxie par immunoglobulines polyvalentes, la vaccination et l’éducation du patient sont des axes à renforcer.
Article réalisé par le Dr Pierre-Edouard Debureaux, Interne en hématologie, Responsable Partenaires et ancien Président de l’Association des Internes en Hématologie (AIH).